Com evidências de causar doença que remontam o período neolítico e pré-colombiano, Mycobacterium tuberculosis continua sendo uma das principais causas de óbito por causas infecciosas no mundo atualmente. Segundo dados da Organização Mundial de Saúde (OMS), a estimativa global de casos novos de tuberculose (TB) no mundo em 2024 foi de 10,7 milhões de pessoas, o que corresponde a uma incidência de 131 casos incidentes/100.000 pessoas. No mesmo ano, o número estimado de óbitos pela doença foi de 1,23 milhão, sendo 1,08 milhão em pessoas sem infecção pelo HIV e 150.000, em pessoas vivendo com HIV.
O Brasil é considerado um país com alta carga de doença, constando nas listas da OMS dos 30 países com maior número de casos de TB e com maior número de casos de coinfecção TB/HIV. De acordo com dados do Ministério da Saúde, foram registrados 84.308 casos novos de TB no país, com 11,4% desses com coinfecção com HIV. Segundo estimativas, em 2023, 6.025 pessoas morreram devido à doença no Brasil, o que representou um aumento de 3% no número de óbitos em relação ao ano anterior.
Diante desse contexto, a tuberculose ainda é uma doença de grande relevância na Infectologia nacional. Nos últimos anos, algumas tecnologias e novos esquemas de tratamento foram incorporadas no Sistema Único de Saúde (SUS). Confira algumas das principais a seguir:
LF-LAM: o teste rápido urinário para TB ativa
Pessoas vivendo com HIV (PVHIV) apresentam risco aumentado de desenvolver TB ativa, com 23 vezes mais risco de adoecimento em relação à população geral. Por esse motivo, diagnóstico e início de tratamento precoces – tanto de TB ativa quando de ILTB – são essenciais para evitar a mortalidade nessa população.
Recentemente, um novo método diagnóstico foi incorporado ao SUS, com o objetivo de diagnosticar precocemente casos de TB ativa em PVHIV, especialmente os com imunossupressão grave (CD4 ≤ 200 células).
O LF-LAM é um método auxiliar, point-of-care, do tipo fluxo lateral que detecta a presença de antígeno lipoarabinomanano, um glicolipídio da parede celular micobacteriana, em urina. O LF-LAM reagente permite início de tratamento de TB, embora um resultado negativo não exclua o diagnóstico. Também é importante destacar que, mesmo diante de um resultado reagente, deve-se complementar a investigação com realização de teste rápido molecular e cultura, além dos exames de imagem preconizados e avaliação da possibilidade de formas extrapulmonares.
Embora com sensibilidade razoável na população PVHIV, a acurácia do LF-LAM na população sem infecção pelo HIV é baixa, com sensibilidades variando de 4 a 31%. Em PVHIV com contagem de linfócitos T-CD4 > 200 células, a sensibilidade também é subótima, de aproximadamente 16%. Portanto, o teste não é recomendado nessas populações.
A realização de LF-LAM está indicada em PVHIV nas seguintes situações:
Atendimento hospitalar
- Contagem de linfócitos T-CD4 ≤ 200 células/mm³, independentemente da presença de sintomas de tuberculose;
- Sinais e/ou sintomas de TB pulmonar ou extrapulmonar, independentemente da contagem de linfócitos T-CD4;
- Gravemente doentes (FR ≥ 30 irpm, FC ≥ 120 bpm, incapacidade para deambular sem auxílio, temperatura corporal ≥ 39°C, considerando a epidemiologia local e julgamento clínico, independente da contagem de linfócitos T-CD4).
Atendimento ambulatorial
- Contagem de linfócitos T-CD4 ≤ 100 células/mm³, independentemente da presença de sintomas de tuberculose;
- Sinais e/ou sintomas de TB pulmonar ou extrapulmonar, independentemente da contagem de linfócitos T-CD4;
- Gravemente doentes (FR ≥ 30 irpm, FC ≥ 120 bpm, incapacidade para deambular sem auxílio, temperatura corporal ≥ 39 °C, considerando a epidemiologia local e julgamento clínico, independente da contagem de linfócitos T-CD4).
Tratamento preventivo em crianças
O tratamento preventivo de tuberculose (TPT) está indicado em casos de TB latente (ILTB), com redução de 60 a 90% no risco de adoecimento por TB ativa. Em crianças, a adesão ao tratamento pode ser dificultada pelas posologias ou pelas formulações dos medicamentos.
A incorporação de comprimidos dispersíveis é uma importante conquista para facilitar o TPT na população pediátrica, considerada de alto risco para adoecimento. Atualmente, os esquemas disponíveis para realização de TPT em crianças menores de 10 anos e preconizados pelo Ministério da Saúde:
- 3RH: 3 meses de rifampicina com isoniazida (90 doses diárias) em comprimidos dispersíveis de dose fixa combinada para crianças < 10 anos, com peso entre 4 e 25kg, que não consigam deglutir comprimidos;
- 3HP: 3 meses de rifapentina com isoniazida (12 doses semanais) para crianças > 2 anos não-infectadas pelo HIV que já consigam deglutir comprimidos;
- 4R: 4 meses de rifampicina suspensão (120 doses diárias) exclusivamente para crianças < 4kg, com dose de 15 (10 – 20) mg/kg/dia de peso;
- 6H ou 9H: 6 meses (180 doses) a 9 meses (270 doses) de isoniazida em doses diárias, indicado na impossibilidade do uso de outros esquemas.
Para as crianças que são contatos de casos com monorresistência à isoniazida, recomenda-se — ao invés do esquema 3RH — utilizar 4R. De forma semelhante, nas que são contatos de casos com monorresistência à rifampicina, recomenda-se 6H ou 9H.
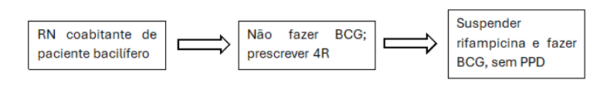
Para os recém-nascidos contatos domiciliares de pacientes bacilíferos, a quimioprofilaxia primária deve ser realizada preferencialmente com o esquema 4R. A vacinação com BCG está indicada após término do regime, sem necessidade de PPD.
Novos tratamentos de tuberculose resistente
Uma das grandes dificuldades no tratamento de casos de TB resistente é o longo tempo de tratamento, tradicionalmente entre 12 e 18 meses. Com a incorporação de novos medicamentos no SUS, houve atualização dos esquemas terapêuticos, com redução no tempo de tratamento para 6 meses.
Os novos esquemas estão indicados para os casos de TB com resistência à rifampicina (TB RR), multirresistência (TB MDR) e pré-resistência extensiva (pré-XDR). É importante salientar a necessidade de conhecimento do perfil de sensibilidade das amostras, especialmente às fluoroquinolonas. Assim, todos os casos de TB RR/MDR devem realizar teste de sensibilidade aos medicamentos da classe das fluoroquinolonas, à linezolida e à bedaquilina.
Os novos esquemas são compostos por bedaquilina (B), pretomanida (Pa) e linezolida (L), podendo conter ou não moxifloxacino (M). Tanto BPaL quanto BPaLM possuem eficácias semelhantes, com recomendação de BPaLM quanto tiver teste demonstrando sensibilidade ao moxifloxacino. No momento, recomenda-se somente o uso de BPaL.
O esquema BPaL está recomendado para casos de TB RR, TB MDR ou pré-XDR com TB pulmonar confirmada ou extrapulmonar (exceto casos com acometimento de SNC, osteocarticulares ou miliares), em adultos e adolescentes ≥ 14 anos, independente do resultado de sorologia de HIV.
O tempo de tratamento é de 6 meses (26 semanas), podendo ser estendido para 9 meses (ou 39 semanas) quando não houver conversão de cultura ou melhora clínica entre o 4° e 6° mês, somente quando o tratamento tiver sido realizado sem interrupções.
O esquema BPaL deve ser ingerido com alimentos e com água, uma vez que a biodisponibilidade de bedaquilina e pretomanida é aumentada com uso de alimentos.
Entre os eventos adversos que devem ser monitorados destacam-se hepatotoxicidade, cardiotoxicidade, mielotoxicidade, neuropatia periférica e neuropatia ótica.
Tratamento encurtado para tuberculose pulmonar em crianças
O tempo padrão de tratamento para TB pulmonar, em crianças, adultos e adolescentes, é de 6 meses. Contudo, recentemente, por meio de nota informativa, o Ministério da Saúde atualizou suas recomendações para o tratamento de TB sensível não grave em crianças de 3 meses a 10 anos e em adolescentes de 10 a 16 anos.
Em crianças e adolescentes até 16 anos, com TB sensível e não grave, sem suspeita de TB resistente, o tratamento pode ser feito com esquema encurtado, por 4 meses: 2 meses de fase intensiva e 2 meses de fase de manutenção. Nos casos em que a evolução clínica não for favorável, a fase de manutenção pode ser estendida para 4 meses, completando 6 meses de tratamento no total.
Define-se como TB pulmonar não grave:
- TB pulmonar com acometimento em linfonodos periféricos, TB intratorácica sem sinais de obstrução de vias aéreas ou doença paucibacilar não cavitária confinada a um lobo pulmonar sem padrão miliar ou TB pleural não complicada.
- Na presença de coinfecção HIV e TB não grave, dependendo do grau de imunossupressão, do estado da terapia antirretroviral (TARV) e da presença de outras infecções oportunistas. Nesses casos, há a necessidade de monitoramento constante, especialmente ao final do tratamento encurtado (quarto mês) para que seja definido se o tratamento será prolongado até 6 meses.
O seguimento das crianças tratadas com esquema encurtado deve ser mensal, com avaliação da recorrência dos sintomas clínicos. Espera-se que os sintomas de TB desapareçam dentro de um mês após o início do tratamento e que a criança ou adolescente esteja com estado nutricional normal — semelhante ao que tinha antes do quadro de TB — após 4 meses de tratamento.
Autoria

Isabel Cristina Melo Mendes
Infectologista pelo Hospital Universitário Clementino Fraga Filho (UFRJ) ⦁ Graduação em Medicina na Universidade Federal do Rio de Janeiro
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.