A síndrome da encefalopatia posterior reversível (PRES) é um quadro clínico-radiológico caracterizado por instalação aguda ou subaguda de encefalopatia, crises epilépticas, cefaleia e distúrbios visuais, usualmente acompanhado, à neuroimagem, de edema vasogênico subcortical bilateral predominante em regiões parieto-occipitais.
A revista Lancet, neste ano, publicou revisão sobre o tema, contemplando aspectos epidemiológicos, clínicos e recomendações para diagnóstico e tratamento.
Métodos
Foi realizada revisão narrativa recente que pesquisou a PubMed por artigos em texto completo, em inglês, entre janeiro de 2015 e março de 2025, usando termos “posterior reversible encephalopathy syndrome”, “PRES”, “reversible posterior leukoencephalopathy syndrome (RPLS)”, “vasogenic brain edema” e “malignant PRES”. Foram incluídos estudos em humanos e revisões, estudos pré-clínicos e exclusivamente pediátricos foram excluídos. Referências adicionais foram identificadas a partir das listas bibliográficas dos estudos recuperados.
Fisiopatologia
O mecanismo central envolve disfunção endotelial e ruptura da barreira hematoencefálica; apresentando biomarcadores inflamatórios (IL-6, IL-10, VEGF) que despontam como potenciais marcadores de atividade e prognóstico.
Epidemiologia e fatores de risco.
A prevalência epidemiológica de PRES é desafiadora considerando a ausência de critérios diagnósticos formais e sobreposição com outras síndromes neurológicas. Em base hospitalar dos EUA, a incidência padronizada foi ~2,7/100.000/ano, maior em mulheres, com incremento com a idade e maior ocorrência em pacientes negros.
O espectro etiológico é amplo, contemplando picos hipertensivos (presente em 80% dos casos de PRES), eclâmpsia, insuficiência renal, doenças autoimunes, fármacos imunomoduladores/citotóxicos (ex., tacrolimo, bevacizumabe, inibidores de tirosina-quinase, ciclosporina e terapias com células CAR-T) e drogas ilícitas (ex. cocaína, anfetaminas, canabinoides sintéticos).
Manifestações clínicas
Como já mencionado, o quadro apresenta instalação aguda ou subaguda de aspectos neurológicos como encefalopatia, crises epilépticas, cefaleia, náuseas ou vômitos, distúrbios visuais, e, mais raramente, déficits neurológicos focais.
Geralmente sintomas de encefalopatia podem variar desde leve desatenção até estado torporoso. Crises tônico-clônicas generalizadas são os tipos de crises mais frequentes nessa condição, em torno de 30-75% dos casos. Cefaleia, por sua vez, podem acontecer em até metade dos casos. Distúrbios visuais, como cegueira cortical, alucinações, redução da acuidade visual, e diplopia, são relatados em até 25-40% dos pacientes. Por fim, de modo menos frequente, déficits neurológicos focais ocorrem em 5–15% dos pacientes.
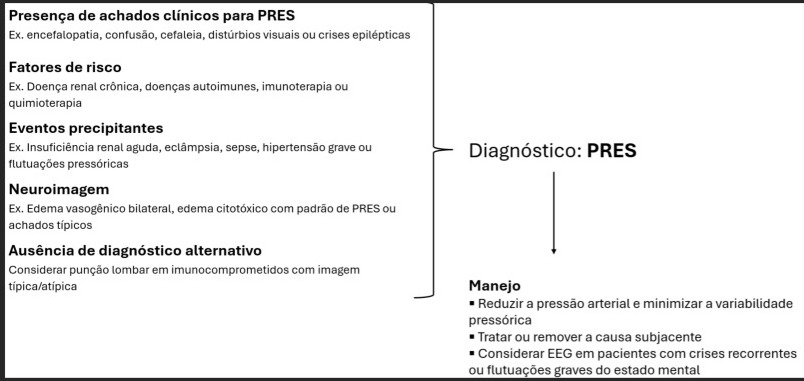
Diagnóstico da síndrome da encefalopatia posterior reversível
O diagnóstico de PRES exige julgamento clínico, levando em consideração os sintomas e sinais apresentados, os fatores de risco e os achados de neuroimagem. Considerando a ausência de critérios diagnósticos universalmente aceitos, os autores elaboraram um algoritmo atualizado, baseado em experiência clínica, para auxiliar no diagnóstico dessa condição, conforme presente no Fluxograma 1.
Fluxograma 1. Algoritmo diagnóstico PRES.
A neuroimagem é necessária para excluir diagnósticos diferenciais e, em muitos casos, confirmar o diagnóstico de PRES. Entre as modalidades de neuroimagem, a tomografia computadorizada (TC) de crânio sem contraste tem sensibilidade limitada para detectar edema vasogênico leve, mas é útil para avaliar hemorragia e hidrocefalia. Quando a TC de crânio não é diagnóstica, a ressonância magnética (RM) é indicada, pois as sequências FLAIR/T2 apresentam sensibilidade muito maior. Os achados clássicos da RM incluem áreas bilaterais, predominantemente subcorticais, de edema vasogênico envolvendo os lobos parietais posteriores e occipitais. Outras regiões que podem estar acometidas são os lobos frontais (54–88% dos pacientes), os lobos temporais (68%), o tálamo (34–53%), o tronco encefálico (18–27%) e os gânglios da base (12–24%).
Manejo
O tratamento envolve a remoção da causa subjacente da PRES e suporte clínico. As recomendações atuais de tratamento são baseadas em dados observacionais, pois não há ensaios clínicos randomizados avaliando terapêutica intervenções para PRES.
Os pacientes com crises epilépticas devem ser tratados com medicamentos anti-crise. Já intervenções como terapia hiperosmolar com manitol ou solução salina hipertônica é geralmente reservada para pacientes com PRES fulminante, onde há preocupação com iminente hérnia cerebral, enquanto a causa subjacente é abordado simultaneamente. Pacientes com hidrocefalia não comunicante pode exigir derivação ventricular externa, enquanto craniectomia descompressiva suboccipital pode ser considerada para aqueles com edema de fossa posterior e compressão do tronco cerebral.
Em casos de pacientes com PRES relacionado à gatilho de pico hipertensivo, o consenso dos especialistas sugere reduzir a pressão arterial média em 20-25% durante as primeiras horas após a apresentação, mas não excedendo esta redução inicial devido ao risco de piora da função do órgão-alvo.
Direções futuras
Registros prospectivos multicêntricos e ensaios adaptativos, idealmente mecanismo-específicos, são necessários para responder a questões de: metas pressóricas, escolha e sequência de anti-hipertensivos, estratégias antiedema, protocolos de retirada/retomada de imunossupressores e utilidade de biomarcadores na prática.
Mensagem prática
Suspeite de síndrome da encefalopatia posterior reversível (PRES) diante de encefalopatia, crises epilépticas, cefaleia e distúrbios visuais de instalação aguda/subaguda. Caso realizado o diagnóstico, considerar potenciais gatilhos: hipetensão, eclâmpsia, insuficiência renal, doenças autoimunes ou uso de imunoterapias/citotóxicos. O tratamento é através do suporte clínico e suspensão/correção de fatores desencadeantes.
Autoria

Danielle Calil
Médica formada pela Universidade Federal Fluminense em 2016. ⦁ Neurologista pela Universidade Federal do Rio de Janeiro em 2020. ⦁ Fellow em Anormalidades do Movimento e Neurologia Cognitiva pelo Hospital das Clínicas da UFMG em 2021. ⦁ Atualmente, compõe o corpo clínico como neurologista de clínicas e hospitais em Belo Horizonte como o Centro de Especialidades Médicas da Prefeitura de Belo Horizonte, Hospital Materdei Santo Agostinho e Hospital Vila da Serra.
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.