Nos centros de terapia intensiva (CTI), é prática corriqueira a instituição de profilaxia de lesão aguda de mucosa gastroduodenal (LAMGD) entre os pacientes submetidos à ventilação mecânica invasiva (VMi), prioritariamente realizada por meio do emprego de inibidores de bomba de prótons (IBPs).
O objetivo principal dessa conduta é minimizar o risco de desenvolvimento de hemorragia digestiva alta (HDA) clinicamente significativa e as suas complicações.
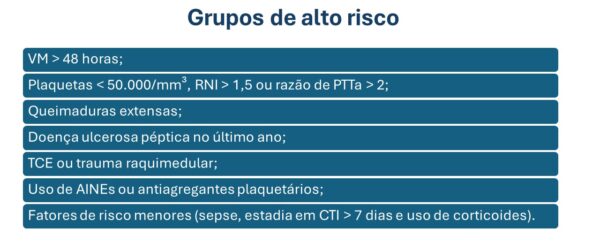
De uma forma geral, a profilaxia de LAMGD deve ser reservada ao grupo de pacientes com alto risco de sangramento gastrointestinal, conforme representado na tabela abaixo.
Como podemos observar, a VMi prolongada, por mais de 48 horas, é um elemento integrante do grupo de alto risco de sangramento.
Alguns estudos recentes, entretanto, questionaram a eficácia e segurança dos IBPs entre pacientes críticos, de forma que, em análises de subgrupo, foi apontada inclusive a possibilidade de incremento da mortalidade entre os pacientes mais graves, com escore de APACHE II > 25. Portanto, na atualidade, as principais diretrizes clínicas têm feito apenas recomendação fraca quanto à profilaxia farmacológica das úlceras de estresse.
O estudo REVISE (Reevaluating the Inhibition of Stress Erosions), publicado em junho de 2024 no NEJM, trouxe dados robustos sobre a profilaxia farmacológica de LAMGD entre pacientes críticos sob ventilação mecânica invasiva, e os seus elementos discutiremos de agora em diante.
Desenho do estudo
Trata-se de um estudo randomizado, duplo cego, sob iniciativa dos investigadores, sem financiamento da indústria farmacêutica e multicêntrico, contemplando 68 hospitais, incluindo os seguintes países: Brasil, Austrália, Canadá, EUA, Inglaterra, Arábia Saudita, Paquistão e Kuwait.
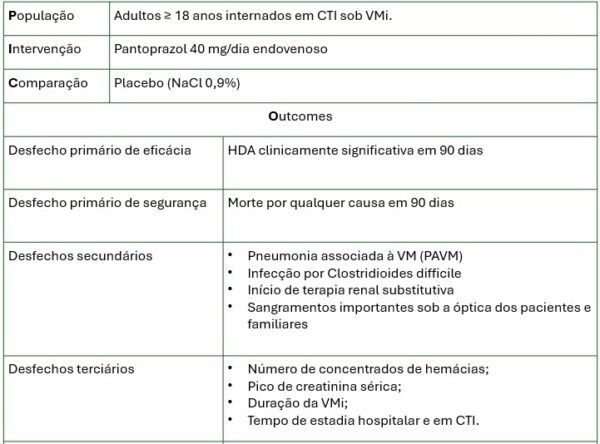
A pergunta PICO estruturante do paper encontra-se sintetizada abaixo:
Os critérios de exclusão foram os seguintes: início de VMi precedendo, em mais de 72 horas, a randomização; exposição à supressão ácida por mais de um dia durante a estadia no CTI antes da alocação; ou clara indicação ou contraindicação ao IBP.
Os pacientes foram randomizados em razão de 1:1 para o grupo intervenção e placebo, com manutenção das condutas por 90 dias, a menos que houvesse descontinuação da VMi ou surgimento de indicação ou contraindicação pré-especificada ao uso de IBP.
O desfecho de eficácia (HDA clinicamente significativa) foi pautado em sangramento franco, caracterizado por queda de hemoglobina > 2 g/dL em 24 horas, instabilidade hemodinâmica, demanda por transfusão de a menos 2 concentrados de hemácias em 24 horas ou intervenções terapêuticas no CTI, bem como readmissão em CTI em um período de 90 dias. A HDA relevante para os pacientes e familiares, em geral, se associou à hemotransfusão, uso de drogas vasoativas, necessidade de endoscopia digestiva alta diagnóstica, angiotomografia, cirurgia, disfunções persistentes, internação prolongada ou morte.
O cálculo amostral determinou que um N = 4.800 permitiria um poder estatístico de 85% para a detecção de uma diferença absoluta entre grupos de 1,5% em relação ao desfecho primário de eficácia. Os desfechos de mortalidade foram ajustados para a gravidade basal, tendo-se por base o escore APACHE II.
Resultados
Foram incluídos, entre julho/2019 e outubro/2023, 4.821 pacientes entre 6.221 elegíveis (taxa de recrutamento de 77%), com seguimento completo pelos 90 dias planejados em 98,9% dos casos.
A média de idade foi de 58 anos, com APACHE II de 22 e predomínio do sexo masculino (2:1). Os pacientes clínicos representaram a maioria dos casos (73%), seguidos pelos cirúrgicos (13%) e vítimas de trauma (14%). As motivações para o cuidado crítico foram predominantemente respiratórias (31%), neurológicas (22%), traumáticas (14%), cardiovasculares (10%) e sepse (8%).
No momento da alocação, 70% estavam recebendo terapia inotrópica ou vasopressora e 6% terapia renal substitutiva, e um terço dos pacientes estava exposto à corticoterapia.
O tempo médio de exposição ao IBP foi de 5 dias.
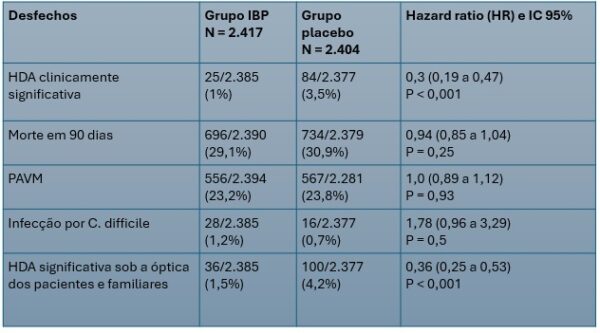
Os dados relativos ao desfecho primário de eficácia demonstraram uma redução absoluta do risco (RAR) de HDA clinicamente significativa de 2,5% (3,5% – 1%) com o emprego de IBP. Portanto, o número necessário para tratar (NNT) foi de 40, o que pode ser considerado um impacto moderado em se tratando de evento não fatal.
As análises de subgrupo não sugeriram efeitos distintos do IBP em relação ao placebo, e o mesmo pode ser dito em relação aos desfechos terciários.
Conclusão e mensagens práticas
- O emprego de pantoprazol entre pacientes críticos sob ventilação mecânica invasiva está associado à redução significativa do risco de hemorragia digestiva alta. Contudo, não houve impacto significativo sobre a mortalidade.
- Os eventos adversos costumeiramente atrelados ao uso dos inibidores da bomba de prótons, como pneumonia associada à ventilação mecânica, nefrotoxicidade com demanda por terapia renal substitutiva e infecção por Clostridioides difficile, não foram diferentes dos encontrados no grupo placebo, trazendo dados que corroboram para a sua segurança.
- Os pontos fortes do estudo foram a inclusão de múltiplos centros de terapia intensiva (incluindo brasileiros); o duplo cegamento; a incorporação de desfechos relacionados à percepção do paciente e familiares sobre a doença; e a consistência dos dados, com interpretações que resistiram às análises ajustadas e de sensibilidade.
Autoria

Leandro Lima
Editor de Clínica Médica da Afya ⦁ Residência em Clínica Médica (2016) e Gastroenterologia (2018) pelo Hospital das Clínicas da Universidade Federal de Minas Gerais (HC-UFMG) ⦁ Residência em Endoscopia digestiva pelo HU-UFJF (2019) ⦁ Preceptor do Serviço de Medicina Interna do HU-UFJF (2019) ⦁ Graduação em Medicina pela Universidade Federal de Juiz de Fora (UFJF)
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.