Dados norte-americanos demonstram prevalência populacional próxima aos 5% para o esôfago de Barrett (EB), sobretudo entre indivíduos do sexo masculino, com mais de 50 anos, obesos e tabagistas. No Brasil, estima-se que o número de indivíduos acometidos ultrapasse os 3 milhões.
O grande receio é o risco evolutivo para o adenocarcinoma esofágico, principalmente nos casos de Barrett longo, quando a extensão longitudinal do epitélio metaplásico é maior ou igual a 3 cm. Dessa forma, o diagnóstico deve ser gatilho para a otimização da terapia antirrefluxo, incluindo o aspecto farmacológico (IBP em duas tomadas diárias, precedendo as refeições em 30 a 45 minutos ou uso da bloqueadores ácidos competitivos de potássio, por exemplo) e a necessidade de modificação do estilo de vida, com ênfase na abstenção do tabagismo e emagrecimento nos casos pertinentes. Entre as medidas comportamentais, enfatizamos a necessidade de se evitar o decúbito nas 4 horas que sucedem a refeição e a elevação da cabeceira da cama.
Leia também: Pancreatite aguda biliar: os pilares da abordagem
A terapia de erradicação endoscópica (TEE), preferencialmente na modalidade de ablação por radiofrequência, é uma ferramenta terapêutica revolucionária, que viabilizou a redução da morbimortalidade da esofagectomia, mas que está sujeita a mais eventos adversos do que a vigilância endoscópica convencional. Portanto, deve ser reservada aos casos de EB displásico, especialmente a partir da constatação de displasia de alto grau (DAG). Na displasia de baixo grau (DBG), o benefício esperado com a TEE é pequeno a moderado, em parte porque a regressão para EB não displásico pode ultrapassar os 60%.
De forma individualizada, a TEE pode ser considerada em casos de EB não displásicos com alto risco para adenocarcinoma esofágico, como na presença de histórico de câncer esofágico em parente de primeiro grau ou diagnóstico do EB em idade precoce. Contudo, mesmo nos subgrupos de alto risco, levando-se em conta a extensão da doença, sexo e tabagismo, a incidência anual de DAG ou câncer é de 1,5%, correspondente a apenas um oitavo do observado entre pacientes com DBG confirmada.
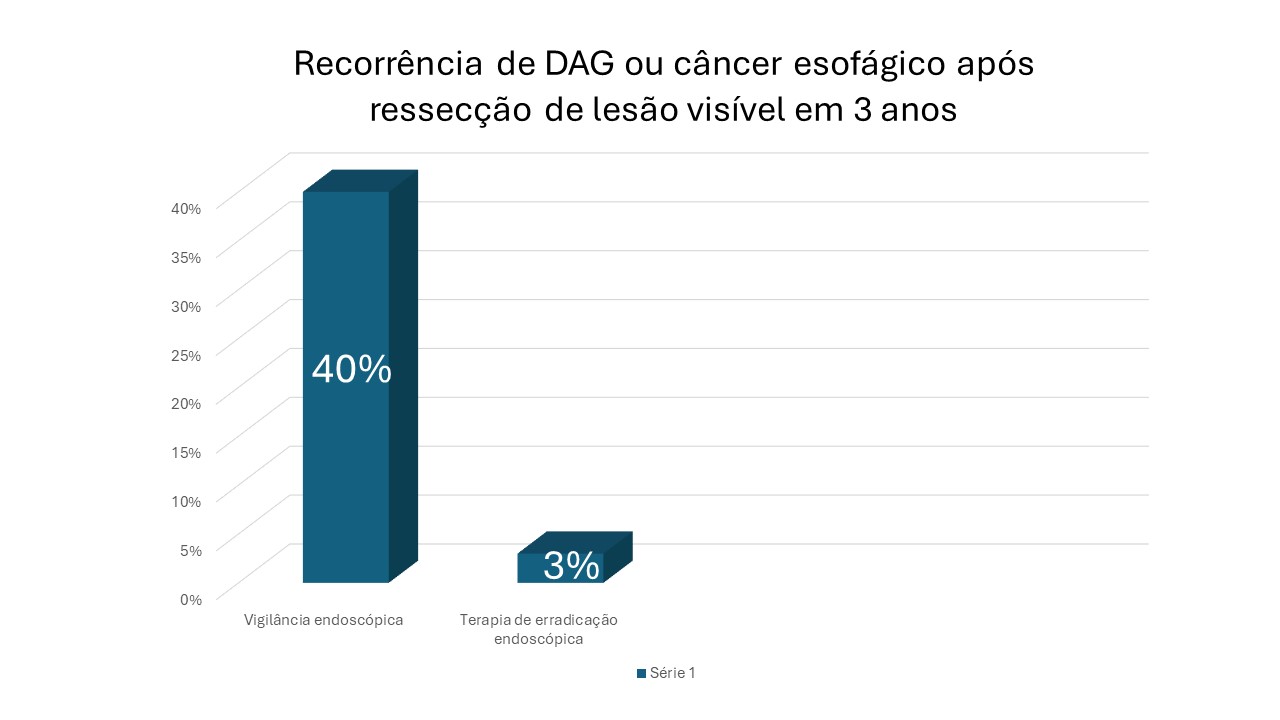 Nesse sentido, destaca-se a importância de contar com patologistas gastrointestinais e endoscopistas experientes diante dos casos de EB displásico ou adenocarcinoma esofágico, em virtude das dificuldades nessa diferenciação que conduzem a taxas de discordância interobservadores próximas a um terço.
Nesse sentido, destaca-se a importância de contar com patologistas gastrointestinais e endoscopistas experientes diante dos casos de EB displásico ou adenocarcinoma esofágico, em virtude das dificuldades nessa diferenciação que conduzem a taxas de discordância interobservadores próximas a um terço.
A experiência em TEE deve ser corroborada por treinamentos específicos, reconhecimento pelos pares e um histórico de ao menos 20 a 40 procedimentos realizados. As endoscopias digestivas merecem uma atenção especial por meio do emprego de cromoendoscopia virtual e caps claros, permitindo o direcionamento de biópsias ou ressecções de lesões visíveis, ilhas ou linguetas de mucosa colunar, nódulos, regiões com alteração do padrão de criptas ou erosões. Uma orientação importante é quanto a necessidade de se controlar adequadamente a DRGE antes de prosseguir com a endoscopia e biópsia, pois a atividade pode induzir a alterações regenerativas na mucosa esofágica semelhantes à displasia.
Saiba mais: ESPGHAN 2024: Eosinofilia assintomática do trato gastrointestinal
Uma vez indicada a TEE, é fundamental uma discussão franca com o paciente sobre os riscos, benefícios e resultados esperados com o procedimento, bem como a necessidade de sua repetição trimestral até a erradicação da metaplasia intestinal, além da necessidade de manutenção do acompanhamento contínuo após a sua conclusão, tendo em vista não se tratar de terapia curativa do EB.
O objetivo do TEE é, portanto, a erradicação completa da metaplasia intestinal e da neoplasia, reduzindo o risco de progressão para o câncer de esôfago (RR 0,4 – IC 95%: 0,23 a 0,69), limitando os eventos adversos, que tendem a ser frequentes, mas geralmente de baixa morbidade: dor retroesternal autolimitada (95%), estenose esofágica (6,3%), sangramentos (0,6%) e perfuração da víscera (0,2%).
Taxa de incidência de progressão para adenocarcinoma esofágico (N = 234) | |
|
Terapia de erradicação endoscópica |
1,9 por 100 pessoas-ano (IC 95%: 1,1 a 2,7) |
|
Vigilância endoscópica |
6,6 por 100 pessoas-ano (IC 95%: 5 a 8,2) |
A ablação por radiofrequência (ARF) deve ser implementada após a ressecção das lesões visíveis, seja pelo método de mucosectomia (EMR) ou dissecção de submucosa (ESD), em conformidade com as características da lesão. Caso a área metaplásica adjacente à lesão visível seja pequena e possa ser ressecada endoscopicamente de forma completa, a ablação subsequente pode ser dispensada.
Nas lesões neoplásicas volumosas ou com alta suspeição de invasão pelo menos T1b, identificadas por áreas deprimidas, a escolha deve ser pela ESD, em detrimento da EMR, pelas maiores chances de obtenção de margens profundas livres.
Seguimento após a terapia de erradicação endoscópica | |
|
Displasia de baixo grau |
Vigilância endoscópica e histológica* em 1 e 3 anos e, na sequência, converter para o rastreamento direcionado ao EB não displásico. |
|
Displasia de alto grau | Vigilância endoscópica e histológica* em 3, 6 e 12 meses e, a partir de então, anualmente. |
*As amostras devem ser representativas de lesões visíveis e randômicas da cárdia, imediatamente distal à junção esofagogástrica, e dos 2 cm distais do esôfago.
Conclusão e mensagens práticas
- O esôfago de Barrett (EB), uma complicação da doença do refluxo gastroesofágico, é considerada condição predisponente para o adenocarcinoma esofágico.
- Estima-se que mais de 3 milhões de brasileiros sejam portadores de EB.
- O tratamento padrão consiste na otimização da terapia antirrefluxo, incluindo a terapia farmacológica e as mudanças do estilo de vida.
- A terapia de erradicação endoscópica do epitélio metaplásico é revolucionária, reduzindo a morbimortalidade da esofagectomia e o risco de progressão para o câncer de esôfago, sendo a sua indicação mais robusta na presença de displasia de baixo grau ou após ressecção de adenocarcinoma esofágico precoce.
- A anatomia patológica do EB é complexa e exige a contribuição de patologistas experientes, permitindo uma adequada análise prognóstica e a seleção de terapêuticas adequadas.
- Os desfechos são melhores quando as ressecções de lesões suspeitas e terapia de erradicação endoscópica são realizadas em centros de alto volume e por endoscopistas familiarizados com a técnica e uma bagagem de ao menos 20 a 40 procedimentos realizados.
Autoria

Leandro Lima
Editor de Clínica Médica da Afya ⦁ Residência em Clínica Médica (2016) e Gastroenterologia (2018) pelo Hospital das Clínicas da Universidade Federal de Minas Gerais (HC-UFMG) ⦁ Residência em Endoscopia digestiva pelo HU-UFJF (2019) ⦁ Preceptor do Serviço de Medicina Interna do HU-UFJF (2019) ⦁ Graduação em Medicina pela Universidade Federal de Juiz de Fora (UFJF)
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.

