A dermatite atópica (DA) geralmente começa entre 3 e 6 meses de idade, com uma maioria significativa (60%) desenvolvendo-a no primeiro ano de vida e 90% até os 5 anos de idade. Durante o encontro anual da Academia Americana de Pediatria (AAP 2024), a Dra. Marissa J. Perman, professora de Pediatria Clínica e Dermatologia do Children ‘s Hospital of Philadelphia apresentou as principais “dicas” para condução de casos de DA.
Antes de trazer os aspectos relacionados ao tratamento, a Dra Perman apresentou informações sobre os mecanismos fisiopatológicos, enfatizando que estes devem ser lembrados sempre que estamos diante de um paciente com DA, segue:
- Disfunção da barreira epidérmica: Refere-se a uma barreira cutânea comprometida, permitindo que alérgenos e irritantes entrem na pele;
- Fatores genéticos: Certos genes estão associados a um risco maior de desenvolver DA;
- Desregulação imunológica: A resposta do sistema imunológico é frequentemente exagerada na DA, levando à inflamação;
- Alterações no microbioma da pele: Mudanças na composição das bactérias naturais da pele podem influenciar a DA;
- Gatilhos ambientais: Fatores como ácaros da poeira, pólen e irritantes podem desencadear crises de DA.
- Deficiência de filagrina: Uma proteína crucial para a função da barreira cutânea. Sua deficiência está associada a um início precoce, formas mais severas e persistentes da DA.
Ouça também: Highlights – AAP 2024 [podcast]
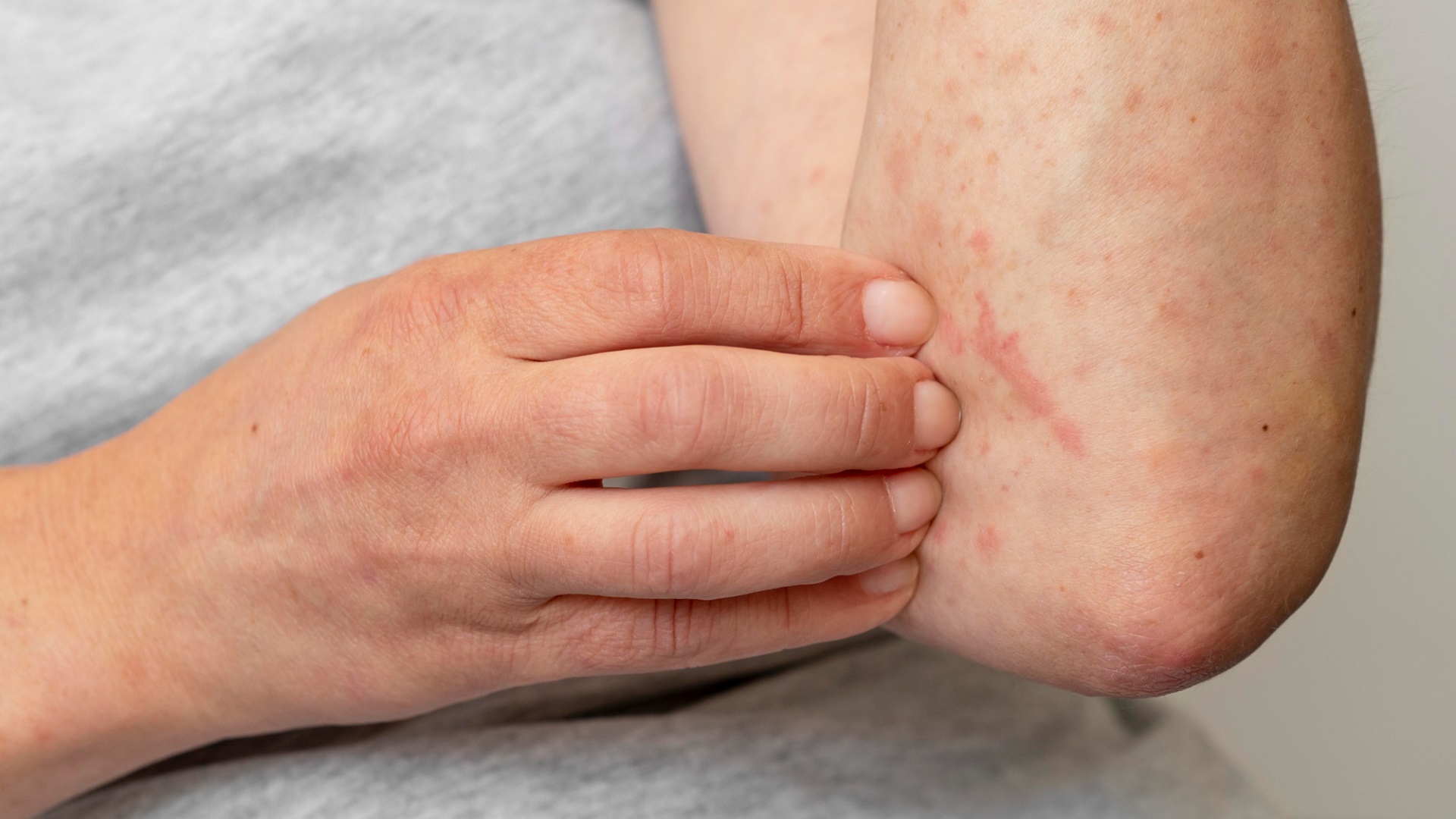
Quais as “dicas” para tratamento da dermatite atópica?
O tratamento base para DÁ está mantido e o pediatra precisa orientá-los com precisão, são eles:
- Emolientes:
- Hidratantes usados diariamente para hidratar a pele e melhorar a função da barreira.
- Sabão suave:
- Recomenda-se escolher sabões com irritantes mínimos.
- Evitar fragrâncias:
- Fragrâncias em sabões, roupas e detergentes podem agravar a DA.
- Roupas 100% algodão:
- O algodão é mais respirável e menos propenso a causar irritação.
- Banhos curtos:
- Banhos prolongados podem remover os óleos naturais da pele.
- Antibióticos tópicos e/ou Orais:
- Usados para infecções bacterianas que podem complicar a DA.
- Corticosteroides tópicos:
- Cremes anti-inflamatórios usados para crises, com diversas potências;
- Tratamento continuado
- Corticosteroides tópicos de potência moderada para o corpo por 2-3 semanas, conforme necessário:
- Pomada de fluocinolona 0,025%
- Pomada de Triancinolona 0,1%
- Pomada de Mometasona 0,1%
- Cremes anti-inflamatórios usados para crises, com diversas potências;
Atenção para o rosto: usar potências mais brandas por 1-2 semanas, conforme necessário:
- Acetato de hidrocortisona 2,5%
- Pomada de Triamcinolona 0,025%
Cremes podem ser utilizados se houver tendência a acne ou se o paciente recusar o uso de pomadas.
- Manutenção
- Terapia Intermitente Proativa:
- Usar a medicação de tratamento uma ou duas vezes por semana.
- Terapia Contínua Proativa:
- Pomada de hidrocortisona 2,5% misturado 1:1 com petrolato.
- Inibidores de calcineurina Tópicos:
- Medicamentos não esteroides como pimecrolimus (Elidel) e tacrolimus (Protopic), usados para manutenção e crises.
- Aplicar duas vezes ao dia inicialmente, reduzindo para duas vezes por semana conforme tolerado.
- Medicamentos não esteroides como pimecrolimus (Elidel) e tacrolimus (Protopic), usados para manutenção e crises.
Veja a abordagem mais detalhada das infecções secundárias
Pacientes com dermatite atópica apresentam um risco significativamente elevado de infecções cutâneas devido à disfunção da barreira cutânea e à alteração da resposta imunológica. A integridade da barreira epitelial é comprometida, favorecendo a colonização por patógenos e a suscetibilidade a processos infecciosos, como:
Infecções Bacterianas:
- Staphylococcus aureus: Este patógeno é frequentemente isolado em pacientes com DA, incluindo tanto cepas sensíveis à meticilina quanto cepas resistentes à meticilina (MRSA).
- Streptococcus pyogenes: Embora menos prevalente que S. aureus, também é observado em pacientes com DA.
Qual a estratégia terapêutica atual?
- Antibióticos tópicos: O tratamento pode incluir o uso de antibióticos tópicos, como bacitracina, mupirocina, retapamulina e ozenoxacina, que atuam diretamente na lesão cutânea para erradicar a infecção.
- Antibióticos orais: Para infecções mais severas ou disseminadas, antibióticos orais como cefalexina e clindamicina são frequentemente utilizados, levando em consideração os padrões locais de resistência bacteriana.
- Medidas antibacterianas: A aplicação de soluções diluídas de hipoclorito de sódio para banhos e lavagens com clorexidina pode ser benéfica na redução da carga bacteriana da pele.
Infecções Virais:
As infecções virais mais frequentemente associadas à dermatite atópica incluem herpes simplex, molusco contagioso, verruga vulgar, vírus coxsackie e varíola.
Abordagem Terapêutica:
- Herpes Simplex: O tratamento geralmente envolve o uso de antivirais como Aciclovir ou Valaciclovir, que são eficazes na redução da replicação viral e na aceleração da cicatrização das lesões.
- Outras Infecções Virais: O manejo de outras infecções virais será específico para a etiologia, com a escolha do tratamento baseado no vírus envolvido e na gravidade da infecção.
Novas terapias tópicas: Presente e futuro da dermatite atópica
Inibidores de PDE-4: Estes são novos medicamentos que bloqueiam a enzima PDE-4, que desempenha um papel na inflamação:
- Crisaborole (Eucrisa): Aprovado para idades a partir de 3 meses, aplicado duas vezes ao dia.
- Roflumilaste (Zoryve): Aprovado para DA leve a moderada em idades a partir de 6 anos, aplicado uma vez ao dia.
Inibidores de JAK: Estes atuam sobre a Janus Quinase, uma enzima envolvida nas vias inflamatórias:
- Creme de Ruxolitinibe: Aprovado para idades a partir de 12 anos, aplicado duas vezes ao dia.
- Inibidores de JAK orais (Upadacitinibe e Abrocitinibe): Aprovados para idades a partir de 12 anos, tomados oralmente uma vez ao dia.
Terapias Sistêmicas:
- Prednisona: Um corticosteroide tomado oralmente, usado para crises severas ou quando os tratamentos tópicos não são eficazes.
- Metotrexato, Azatioprina, Micofenolato e Ciclosporina: Estes são imunossupressores usados para DA mais severa, muitas vezes em combinação com terapias tópicas.
- Imunoglobulina intravenosa, terapia imunológica que pode ser usada em casos de DA severa, especialmente com infecções secundárias.
Anticorpos Monoclonais:
- Dupilumabe (Dupixent): Este é um medicamento biológico direcionado administrado por injeção a cada 2-4 semanas. Bloqueia IL-4 e IL-13, mediadores chaves na via Th2, reduzindo a inflamação.
- Tralokinumabe (Adbry): Outro medicamento biológico direcionado administrado por injeção a cada duas semanas. Bloqueia IL-13, reduzindo a inflamação.
- Lebrikizumabe (Ebglyss): Um novo inibidor de IL-13, aprovado pelo FDA em 2024, administrado por injeção mensal após uma fase inicial de carga de 16 semanas.
Mudanças para a sua prática clínica:
- Ajustar a quantidade de terapia tópica fornecida para apoiar as crises agudas e as necessidades de manutenção crônica.
- Se atentar para as possibilidades de infecções secundárias e iniciar de imediato o tratamento;
- Retornar os pacientes em 6-8 semanas após o início de um regime tópico para avaliar a resposta ao tratamento, a adesão e eventuais preocupações.
- Para famílias com fobia de corticosteroides tópicos, considerar oferecer opções não esteroides para crises e manutenção.
Confira os destaques do AAP 2024!
Autoria

Jôbert Neves
Médico do Departamento de Pediatria e Puericultura da Irmandade da Santa Casa de Misericórdia de São Paulo (ISCMSP), Pediatria e Gastroenterologia Pediátrica pela ISCMSP, Título de Especialista em Gastroenterologia Pediátrica pela Sociedade Brasileira de Pediatria (SBP). Médico formado pela Universidade Federal do Espírito Santo (UFES). Coordenador Young LASPGHAN do grupo de trabalho de probióticos e microbiota da Sociedade Latino-Americana de Gastroenterologia, Hepatologia e Nutrição Pediátrica (LASPGHAN).
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.

