Você já deve ter ouvido falar da PAM (ou MAP), denominada meningoencefalite amebiana primária e popularmente conhecida como “ameba comedora de cérebro”. Trata-se de uma infecção causada pela ameba de vida livre Naegleria fowleri. Na publicação dessa semana de conteúdos do Whitebook, falaremos sobre essa infecção.
A meningoencefalite por Naegleria fowleri é usualmente aguda, fulminante e rapidamente fatal, com alta taxa de mortalidade (> 95%). Decorre da transmissão por água contaminada, geralmente pela mucosa olfatória, com período de incubação de 2 a 6 dias, e tipicamente causa a morte do paciente em 5 a 10 dias.
Leia também: Acessando o cérebro com o ultrassom a beira leito
Apresentação clínica
Quadro clínico: a meningoencefalite amebiana primária é detectável por anamnse e exame físico. O paciente geralmente apresenta histórico de exposição à água fresca contaminada de dois a seis dias anteriores ao início dos sintomas de irritação meníngea.
Os sinais e sintomas são similares à meningite bacteriana. São eles:
- Febre alta;
- Alteração do paladar (disgeusia) e olfato (anosmia);
- Cefaleia aguda (geralmente frontal ou bitemporal);
- Náuseas, vômitos;
- Rigidez de nuca;
- Fotofobia (quadro avançado);
- Sinais de Kernig e Brudzinski positivos;
- Alteração do nível de consciência;
- Alucinações;
- Alterações neurológicas compatíveis com encefalite e eventual herniação (paralisia de nervos cranianos, convulsão, coma).
Os principais fatores de risco são exposição recreacional ou ocupacional a ambientes de água doce e solo, crianças e adultos jovens.
Leia também: Principais erros diagnósticos de encefalite autoimune e como evitá-los
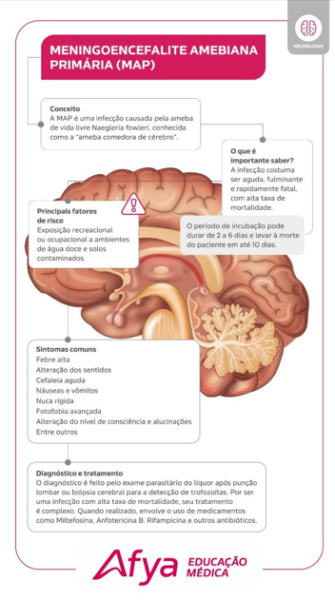
O diagnóstico é feito pelo exame parasitário do líquor após punção lombar ou biópsia cerebral para a detecção de trofozoítas. O exame microscópico a fresco em contraste de fase ou coloração de Wright-Giemsa permite a visualização do trofozoíto.
O exame de líquor pode indicar conteúdo hemático com neutrofilia, sinais de hipertensão intracraniana, normoglicemia ou hipoglicemia e elevado conteúdo proteico. A cultura do líquor direcionada para Naegleria também permite a detecção do patógeno, quando presente. Variações da reação de polimerização em cadeia (PCR) para genes específicos também são úteis, porém pouco disponíveis. A sorologia não é utilizada.
Tomografia computadorizada e ressonância magnética de crânio não são específicas. Podem mostrar edema, hidrocefalia, áreas de infarto cerebral. As lesões tendem a ser orbitofrontais, temporais, basilares, em cerebelo e medula espinhal. Inflamação purulenta exsudativa ao longo das leptomeninges e necrose extensa e hemorrágica no parênquima são achados também comuns.
Exames de rotina: análise de líquor após punção lombar, cultura do líquor para Naegleria e PCR para Naegleria.
Quer saber mais? Acesse já o Whitebook Clinical Decision!
Autoria
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.


