Um dos conceitos mais importantes da nutrologia é pautar-se, sempre que possível, na via alimentar mais fisiológica disponível. Logo, se um indivíduo for capaz de alcançar as suas metas nutricionais pela via oral, não haverá qualquer razão justificável para a instituição de uma via alimentar alternativa.
Nos casos pertinentes, por sua vez, a nutrição enteral, definida pelo aporte dietético por meio de um cateter nasoentérico ou tubo enteral percutâneo, torna-se uma intervenção potencialmente útil, sobretudo diante da identificação de cenários de risco nutricional1 ou desnutrição estabelecida, que acomete pelo menos 30% dos pacientes internados.
|
Cenários de risco nutricional1 |
|
As implicações da inflamação na terapia nutricional
Um fator de mau prognóstico nutricional, ubíquo na medicina interna, é o processo inflamatório, de modo que uma proteína C reativa > 100 mg/L está associada à redução da eficácia da terapia nutricional.
Os mecanismos envolvidos são complexos e incluem: (1) liberação de cortisol e catecolaminas; (2) aumento da gliconeogênese hepática e da resistência insulínica; (3) ambiente citocínico pró-inflamatório promovido pelo aumento de TNFα, IL-6 e 1L-1β; e (4) ativação da via da ubiquitina-proteassoma, que intensifica a proteólise.
Compreende-se, portanto, a pertinência de um alvo nutricional mais leniente, inferior a 70% do gasto energético total estimado (GET), na fase aguda (primeiros poucos dias) da doença crítica, um momento de intenso catabolismo, no qual a superalimentação tende a implicar em eventos adversos, como hiperglicemia, uremia e hipertrigliceridemia.
A terapia nutricional modifica a mortalidade?
O estudo EFFORT, publicado em 2019 no Lancet, destacou-se ao demonstrar uma redução expressiva, de 35%, da mortalidade (OR 0,65, IC 95%: 0,47 a 0,91, P = 0,011) através da intervenção dedicada a grupos sob risco nutricional. De fato, nas enfermarias clínicas e cirúrgicas, a subalimentação — definida pela ingestão calórica < 70% do GET — se associa ao aumento do risco de infecções (OR 2,26, IC 95%: 1,24 a 4,11).
O estudo OPENS (BMC Neuro, 2019), na mesma linha do anterior, identificou que, nas internações por AVC, a subalimentação aumenta a mortalidade (OR 2,89, IC 95%: 1,46 a 5,72, P = 0,002).
Como prosseguir com a triagem nutricional à beira do leito?
A tabela abaixo ilustra, com base nas evidências mais recentes, a abordagem da triagem nutricional direcionada aos pacientes admitidos em nossas enfermarias.
| Abordagem nutricional na Medicina Interna |
Os passos mais relevantes são:
2. Aplicação de inventário nutricional referente às últimas 24-48 horas, além da checagem das medidas antropométricas e dos dados laboratoriais (albumina, cinética do ferro, B12, folato, AST, ALT, FA, GGT, glicemia e eletrólitos – sódio, fósforo, magnésio, potássio). 3. Documentação da desnutrição por meio de escores validados, a exemplo do: “Global Leadership in Malnutrition” (GLIM), acessível em: https://nutritotal.com.br/pro/nova-ferramenta-para-diagna-stico-da-desnutria-a-o-a-glim/ 4. Elaboração de um plano de intervenção nutricional pela equipe especializada em comum acordo com a clínica assistente. |
Quando indicar a terapia nutricional enteral?
O critério mais difundido para a introdução do suporte nutricional enteral é a inviabilidade de se alcançar, exclusivamente com a via oral, pelo menos 75% do GET durante os 5 primeiros dias de internação hospitalar.
As principais contraindicações à dieta enteral incluem:
- Obstrução intestinal ou íleo metabólico;
- Choque grave ou isquemia mesentérica;
- Fístulas gastrointestinais de alto débito (> 500 mL/dia);
- Hemorragia gastrointestinal grave;
- Demência avançada;
- Terminalidade;
- Ausência de anuência do paciente.
Saiba mais: Nutrição enteral contínua (NEC) e intermitente (NEI) em pacientes críticos
Quais os alvos nutricionais tradicionais?
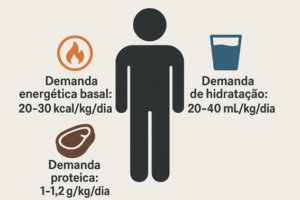
O alvo energético mais comumente empregado é de 20 a 30 kcal/kg/dia, enquanto o alvo proteico é de 1 a 1,2 g/kg/dia. A demanda de micronutrientes e proteínas geralmente é alcançada com a oferta de 1.500 kcal/dia, sendo que abaixo desse valor, geralmente se faz necessária a suplementação adicional desses elementos.
Detalhes úteis sobre o cateterismo nasoentérico
- A passagem de cateter pós-pilórico, em comparação com o posicionamento intragástrico, está associada à redução do risco de aspiração pulmonar, refluxo gastroesofágico e pneumonia (P < 0,001), sendo especialmente desejável na presença de náuseas, vômitos ou gastroparesia;
- Cateteres menos calibrosos (8 – 12 Fr), embora mais propensos à obstrução, são mais confortáveis para os pacientes. A medida em French, para quem não se recordar, refere-se ao diâmetro externo do cateter e, para convertê-la em milímetros, basta dividi-la por 3 (por exemplo, um cateter de 12 Fr tem 4 mm de diâmetro externo);
- Não está recomendada a medida da estase gástrica, pois é uma conduta que embota a progressão da dieta enteral, sem prevenir infecções respiratórias nem reduzir a mortalidade;
- A previsão de dieta enteral por mais de 4 a 6 semanas deve ser indicativa de uma via alternativa de alimentação, como a gastrostomia ou gastrojejunostomia endoscópica percutânea.
A síndrome de realimentação deve estar no radar
A síndrome de realimentação, resultado da reintrodução abrupta da oferta de carboidratos, desencadeia um aumento significativo da secreção de insulina, que promove a captação de glicose e, consequentemente, o influxo de fósforo, potássio e magnésio para o meio intracelular.
A translocação resulta em hipofosfatemia, hipocalemia e hipomagnesemia, frequentemente graves e de instalação rápida. O fósforo é particularmente crítico, pois é essencial para a produção de ATP e 2,3-difosfoglicerato, sendo sua deficiência associada à disfunção muscular e respiratória, insuficiência cardíaca, arritmias e hipoxemia tecidual.
Pelo exposto, faz-se necessária a monitorização clínica-laboratorial próxima, com suplementação dos respectivos eletrólitos, bem como de tiamina (100 mg/dia por 7 a 10 dias). A progressão do aporte calórico deve ser lenta, partindo de 500 kcal/dia, nos grupos de maior risco para a síndrome de realimentação.
Conclusão e Mensagens práticas
- A desnutrição tem prevalência de pelo menos 30% nas enfermarias clínicas e cirúrgicas, sendo os grupos mais vulneráveis os indivíduos criticamente enfermos, portadores de malignidades, doença renal crônica e DPOC. Portanto, a triagem nutricional universal está indicada nesse cenário, devendo-se recorrer aos instrumentos validados.
- O suporte nutricional enteral nunca deverá ser considerado se o indivíduo for capaz de alcançar, exclusivamente pela via oral, as demandas energético-protéicas estimadas. Dessa forma, a via alimentar mais fisiológica disponível é sempre a preferencial.
Autoria

Leandro Lima
Editor de Clínica Médica da Afya ⦁ Residência em Clínica Médica (2016) e Gastroenterologia (2018) pelo Hospital das Clínicas da Universidade Federal de Minas Gerais (HC-UFMG) ⦁ Residência em Endoscopia digestiva pelo HU-UFJF (2019) ⦁ Preceptor do Serviço de Medicina Interna do HU-UFJF (2019) ⦁ Graduação em Medicina pela Universidade Federal de Juiz de Fora (UFJF)
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.

